রাত ১২ টা বেজে ৩০ মিনিট।
৮০ বছরের বৃদ্ধ। fever, respiratory distress, chest pain, urinary retention, ১ দিনের History। আগের IHD আছে।
মেডিকেল কলেজের মেডিসিন এডমিশন রুম।
fever, respiratory distress, সব মিলিয়ে ভয়ংকর ব্যাপার! exposure এর কোন History নাই, বা দেয় নাই। ওই রোগীকে,
- Inj. amoxicillin
- Oxygen
- Nebulization
- Catheterization
- BP: 100/60
অমুক হাসপাতালে যান।
আগের IHD আছে, atleast একটা ECG করা যেত? হল না। যদিও হাতের কাছেই সেই সুবিধা আছে!
রাত ১.৩০। রোগী অন্য একটি হাসপাতালে।
Nebulization দেয়াতে রোগীর শ্বাসকষ্ট কিছু কম, ব্যাথা সামান্য আছে। ECG করা দরকার, এখানে নাই, Troponin I করা দরকার, আরো কিছু test।
অনেক রাত, ঘোরাঘুরি করে রোগীর লোক ক্লান্ত। সকালে টেস্ট করিয়ে দেখাবে। সকালে রোগী Expired. মৃত্যু হতেই পারে, খারাপ রোগী, কিন্তু ব্যাপারটা একটু দুঃখজনক, কেন সেটা বলছি।
একটা রোগীর urinary retention, fever, এই বয়সে অনেক বেশি সম্ভাবনা UTI হওয়ার।
Chest pain, respiratory distress, previous history of IHD আছে, অনেক বেশি সম্ভাবনা ACS হওয়ার।
উপরে যা মিলাইলাম, তার কোন কিছুই হয়তো না। কে জানে এটা হয়তো করোনা’ই। কিন্তু একটা ECG তো প্রথমে করা উচিৎ ছিল! যদি এটা MI হত, কে জানে রোগীটা হয়তো বেঁচেও যেতো।
ভয়ে ভীত হয়ে আমরা কি আমাদের ন্যূনতম জ্ঞানটুকুও ভুলে গেছি। ডিশোল্ডারিং করার আগে মিনিমাম এসেসমেন্ট তো আমাদের করা দরকার। যদি এই মৃত্যুতে আমাদের কোন গাফিলতি থেকে থাকে, দুনিয়ার দায় এড়ালেও আমরা কি পারবো স্রষ্টার কাছে দায় এড়াতে?!
AKI on CKD এর Patient , pulmonary oedema Develop করে respiratory distress হচ্ছে। AKI এর কারণ হয়তো অন্য কোন infection, তাই fever আছে।
ব্যস মিলে গেলো fever & respiratory distress! রোগী নিয়ে এখন ফুটবল খেলা চলবে। Proper History টাও ঠিকমত নিলাম না।
কাশি দিতে তো বলার দরকার নাই, হাতে গ্লাভস মুখে মাস্ক পড়ে chest ausculate করলেই তো দেখা যায় bibasal crepitation আছে। একটা CXR করলেই তো দেখা যায় bat wing appearance এর pulmonary oedema আছে। এখন এই central bilateral opacity টা যে pulmonary oedema এর জন্য, করোনার consolidation এমন না, এটা যদি না বুঝি তবে কি আর করা!
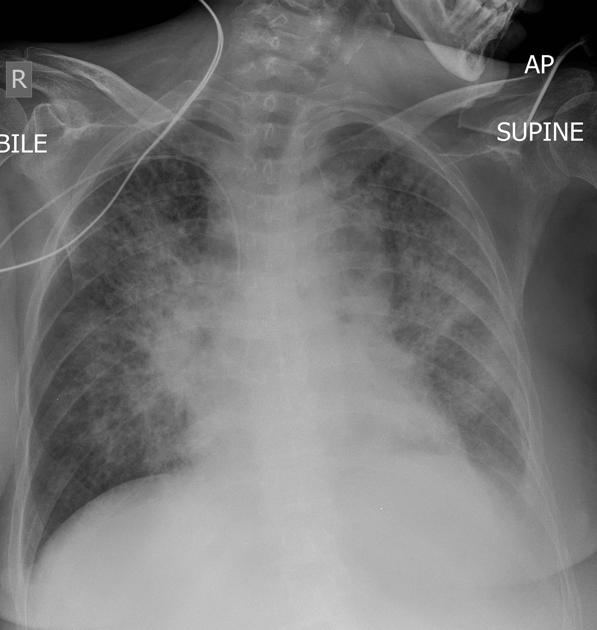
কিছু করলাম না, কিছুই দেখলাম না।রোগী পথে পথে ভুগলো। শেষমেষ কোথাও যেয়ে করাতে পারলো হয়তো, ততক্ষণে রোগী শেষ।
রোগীর fever, cough, respiratory distress, chest pain. History নিলাম না কয় দিনের জ্বর? জ্বর কিভাবে আসে? chest pain টাও আমাদের আমলে নাই। fever ও respiratory distress দেখেই রোগীকে যাওয়ার রাস্তা দেখিয়ে দিলাম, যেখানে তারা গেল তারা অন্যত্র যাওয়ার রাস্তা দেখালো! তারপর গেল অন্যত্র, রোগীর respiratory distress হচ্ছে, একটু oxygen বা nebulization পেলে একটু আরাম পেত অন্তত।
যাই হোক, একজনের মনে হল একটা CXR, CBC ও ECG করাই। গুড। ECG ভাল, CBC রিপোর্ট খেয়াল করলাম না। দেখলাম শুধু CXR, consolidation, ২য় কিছু চিন্তা না করে এটা দেখে লাফ দিয়ে উঠলাম, পাঠিয়ে দিলাম অন্য হাসপাতালে, তারা করোনা ওয়ার্ডে ভর্তি করে দিল, টেস্ট হবে কিনা গ্যারান্টি নাই!
ভাগ্যিস রোগীর পরিচিত কেউ ডাক্তার ছিলো, তাকে অনলাইনে রিপোর্টের ছবি পাঠালো। সেই ডাক্তার দেখলেন CXR তে consolidation টা patchy na, peripheral region এও না, unilateral. CBC তে neutrophilic leucocytosis. উনি bacterial CAP এর চিকিৎসা দিয়ে রোগীকে বাড়ি চলে যেতে বললেন। দু’দিন পরেই রোগী সুস্থ। কত জায়গায় কত ঘন্টা তাকে ঘুরতে হলো, তার কত আক্ষেপ অভিযোগ, এই চিকিৎসাটুকু তো কেউ আরো আগেই তাকে দিতে পারতো।
করোনার ground glass consolidation সাধারণত peripheral region এ থাকে, আর CBC তে Change হয় সেটা সাধারণত lymphocyte এর, খুব খারাপ কিছু হলে lymphopenia.
আমরা নিঃসন্দেহে আমাদের নিরাপত্তা নিয়ে অনেক বেশি সতর্ক থাকবো। কিন্তু অতি সতর্কতার নামে যে বড় ভুলগুলো আমাদের দ্বারা হচ্ছে সেগুলো দুঃশ্চিন্তার, কারণ ভুলগুলো গিয়ে ঠেকছে মৃত্যুতে! আমরা চাই না আমাদের কেউ অসুস্থ হলে তাদের পরিণতিও এমন হোক। এ ব্যাপারে সবার আর একটু সতর্কতা কাম্য। ভাল থাকুন সাহসী যোদ্ধারা।
Edited By : Nahid Hassan.

Leave a Reply
You must be logged in to post a comment.